انحنای پا در کودکان نیاز به توجه دارد!
تست تراکم استخوان
علائم، علل، تشخیص و درمان فتق دیسک
فتق دیسک چیست؟
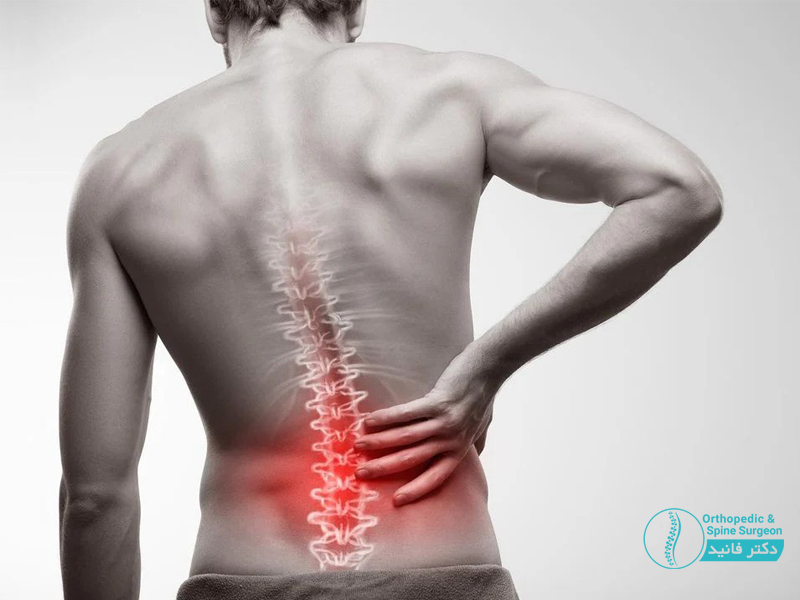
ستون فقرات از استخوان هایی بنام مهره تشکیل می شود که روی هم قرار می گیرند و دیسک ها بالشتک هایی الاستیکی اند که در بین این مهره ها قرار میگیرند و ضربه های وارده به ستون فقرات را جذب می کنند.
دیسک ستون فقرات دارای یک مرکز نرم و ژله مانند به نام هسته است. هسته در مرکز یک قسمت بیرونی سختتر و لاستیکی که به آن حلقه می گویند، قرار دارد. فتق دیسک زمانی رخ می دهد که بخشی از هسته از طریق پارگی حلقوی به بیرون راه یافته و به اعصاب موجود فشار می آورد. فتق دیسک گاهی اوقات دیسک لغزنده یا دیسک پاره شده نامیده می شود.
فتق دیسک، که می تواند در هر قسمت از ستون فقرات رخ دهد، اغلب در قسمت پایین کمر رخ می دهد. بسته به اینکه فتق دیسک در کجا باشد، می تواند منجر به درد، بی حسی یا ضعف در بازو یا پاها شود.
علائم فتق دیسک
بیشتر فتق دیسک ها در قسمت پایین کمر اتفاق می افتد، اما ممکن است در گردن نیز رخ دهد. علائم بستگی به محل فتق دیسک و اینکه آیا دیسک به عصب فشار می آورد یا خیر، دارد. فتق دیسک اغلب یک طرف بدن را تحت تاثیر قرار می دهد.
درد از کمر تا پا: اگر فتق دیسک در قسمت کمر باشد، معمولاً درد در ناحیه کمر، باسن، ران و ساق پا احساس می شود. ممکن است در بخشی از پا نیز درد وجود داشته باشد.
درد شانه تا دست: در فتق های دیسک در گردن، معمولاً بیشترین درد را در شانه و بازو احساس می شود. این درد ممکن است هنگام سرفه، عطسه یا حرکت در موقعیتهای خاص به بازو منتشر شود. درد اغلب به صورت تیز یا سوزان توصیف می شود.
بی حسی یا گزگز: افرادی که دچار فتق دیسک هستند، اغلب در قسمتی از بدن که توسط اعصاب آسیب دیده عصب دهی می شوند، بی حسی یا گزگز منتشر شونده دارند.
ضعف: ماهیچه هایی که توسط اعصاب آسیب دیده عصب دهی می شوند، ضعیف می شوند. این امر می تواند باعث شود که مریض بیشتر زمین بخورد یا توانایی مریض در بلند کردن یا نگه داشتن وسایل کاهش یابد.
در بسیاری موارد ممکن است فتق دیسک بدون علامت وجود داشته باشد و مریض نداند که به آن مبتلاست و به طور اتفاقی در تصویر MRI ستون فقرات دیده شود.
چه زمانی باید به پزشک مراجعه کرد؟
اگر درد گردن یا کمر به سمت بازو یا پا منتشر شود، یا اگر بی حسی، گزگز یا ضعف وجود داشته باشد، به دنبال مراجعه به پزشک باشید.
علل فتق دیسک
فتق دیسک اغلب در نتیجه ساییدگی و پارگی تدریجی مرتبط با افزایش سن به نام دژنراسیون دیسک ایجاد می شود. با بالا رفتن سن افراد، انعطافپذیری دیسکها کمتر میشود و بیشتر مستعد پارگی با فشار یا پیچش جزئی میشوند.
اکثر بیماران نمی توانند علت فتق دیسک خود را مشخص کنند. گاهی اوقات استفاده از عضلات پشت به جای عضلات ساق و ران برای بلند کردن اجسام سنگین می تواند منجر به فتق دیسک شود. چرخش در حین بلند کردن نیز می تواند باعث فتق دیسک شود. به ندرت، یک رویداد تروماتیک مانند زمین خوردن یا ضربه به پشت علت است.
عوامل خطر فتق دیسک
عواملی که می توانند خطر فتق دیسک را افزایش دهند عبارتند از:
وزن: اضافه وزن بدن باعث ایجاد فشار اضافی بر روی دیسک های کمر می شود.
اشتغال: افرادی که از نظر فیزیکی مشاغل سختی دارند، بیشتر در معرض خطر مشکلات کمر هستند. بلند کردن مکرر، کشیدن، هل دادن، خم شدن به طرفین و چرخاندن نیز می تواند خطر فتق دیسک را افزایش دهد.
ژنتیک: برخی افراد استعداد ابتلا به فتق دیسک را به ارث می برند.
سیگار کشیدن: تصور میشود که سیگار باعث کاهش اکسیژن رسانی به دیسکها میشود و باعث میشود آنها سریعتر دژنره شوند.
رانندگی: نشستن طولانی مدت همراه با لرزش موتور وسیله نقلیه می تواند به ستون فقرات فشار وارد کند.
کم تحرکی: ورزش منظم می تواند به جلوگیری از فتق دیسک کمک کند.
عوارض فتق دیسک
نخاع درست بالای کمر به پایان می رسد. چیزی که از طریق کانال نخاعی ادامه مییابد، گروهی از ریشههای عصبی بلند است که شبیه دم اسب بوده و با نام دم اسب شناخته می شوند.
به ندرت، فتق دیسک می تواند کل کانال نخاعی، از جمله تمام اعصاب دم اسبی را تحت فشار قرار دهد. در موارد نادر، ممکن است به جراحی اورژانسی برای جلوگیری از ضعف یا فلج دائمی نیاز باشد.
در صورت داشتن موارد زیر باید به دنبال مراقبت های پزشکی اورژانسی بود:
- بدتر شدن درد، بی حسی یا ضعف که به حدی افزایش یابد که فعالیت های روزانه را مختل کند.
- اختلال عملکرد مثانه یا روده.
- بی حسی زینی شکل. این کاهش تدریجی حس، نواحی را که زین را لمس میکنند، تحت تأثیر قرار میدهد، یعنی قسمت داخلی ران، پشت پاها و ناحیه اطراف مقعد.
جلوگیری از فتق دیسک
برای کمک به جلوگیری از فتق دیسک، موارد زیر را انجام دهید:
ورزش: تقویت عضلات تنه باعث تثبیت و حمایت از ستون فقرات می شود.
وضعیت قرارگیری بدن را تصحیح کنید. این امر باعث کاهش فشار روی ستون فقرات و دیسک ها می شود. پشت خود را صاف و در یک راستا نگه دارید، به خصوص زمانی که برای مدت طولانی می نشینید. اجسام سنگین را به درستی بلند کنید، پاهایتان - نه پشتتان - بیشتر کار را انجام دهند.
تناسب وزن را حفظ کنید: اضافه وزن فشار بیشتری بر ستون فقرات و دیسک وارد می کند و آن ها را مستعد فتق می کند.
ترک سیگار: از مصرف هر گونه دخانیات خودداری کنید.
تشخیص فتق دیسک
در طول معاینه فیزیکی، متخصص ارتوپدی کمر شما را از نظر حساسیت بررسی می کند. ممکن است از شما خواسته شود که صاف دراز بکشید و پاهای خود را در موقعیت های مختلف حرکت دهید تا به تعیین علت درد کمک کنید.
پزشک همچنین ممکن است یک معاینه عصبی برای بررسی موارد زیر انجام دهد:
رفلکس ها
قدرت عضلانی
توانایی راه رفتن
توانایی احساس لمس، نوک سوزن یا لرزش
در بیشتر موارد فتق دیسک، معاینه فیزیکی و تاریخچه پزشکی بیمار تمام چیزی است که برای تشخیص لازم است. اگر متخصص ارتوپدی به بیماری دیگری مشکوک است یا نیاز به بررسی اعصاب دارد، ممکن است یک یا چند مورد از آزمایش های زیر را انجام دهید.
تست های تصویربرداری
اشعه ایکس: اشعه ایکس ساده فتق دیسک را تشخیص نمی دهد، اما می تواند سایر علل کمردرد را رد کند. اشعه ایکس میتواند عفونت، تومور، مشکلات ستون فقرات یا شکستگی استخوان را نشان دهد.
سی تی اسکن: دستگاه سی تی اسکن مجموعه ای از اشعه ایکس را از جهات مختلف می گیرد. این تصاویر برای ایجاد تصاویر مقطعی از ستون فقرات و ساختارهای اطراف آن ترکیب می شوند.
ام آر آی: امواج رادیویی و میدان مغناطیسی قوی برای ایجاد تصاویری از ساختارهای درونی بدن استفاده می شود. از این تست می توان برای تایید محل فتق دیسک و مشاهده اینکه کدام اعصاب تحت تاثیر قرار گرفته اند استفاده کرد.
میلوگرام: قبل از انجام سی تی اسکن، مایع خاص به مایع نخاعی تزریق می شود. این آزمایش می تواند فشار روی نخاع یا اعصاب را به دلیل فتق های متعدد دیسک یا شرایط دیگر نشان دهد. امروزه MRI جای میلوگرام را گرفته است.
آزمایشات عصبی:
مطالعات هدایت عصبی و الکترومیوگرام (EMGs) سرعت حرکت پالس های الکتریکی در طول بافت عصبی را اندازه گیری می کنند. این می تواند به تعیین دقیق محل آسیب عصبی کمک کند.
مطالعه هدایت عصبی: این تست تکانه های عصبی الکتریکی و عملکرد ماهیچه ها و اعصاب را از طریق الکترودهایی که روی پوست قرار می گیرند اندازه گیری می کند. این مطالعه تکانه های الکتریکی در سیگنال های عصبی را هنگام عبور جریان کمی از عصب اندازه گیری می کند.
الکترومیوگرافی (EMG): در طول EMG، پزشک یک الکترود سوزنی را از طریق پوست وارد عضلات مختلف می کند. این تست فعالیت الکتریکی عضلات را در زمان انقباض و زمان استراحت ارزیابی می کند.
درمان محافظه کارانه:
درمان هایی مانند تغییر فعالیت ها برای دوری از حرکت هایی است که باعث درد می شود و مصرف داروهای ضد درد. این درمان علائم را در بیشتر افراد در عرض چند روز یا چند هفته از بین می برد.
داروها در فتق دیسک:
داروهای مسکن معمولی: اگر درد شما خفیف تا متوسط است، پزشک ممکن است داروهای ضد درد معمولی را توصیه کند. این داروها عبارتند از استامینوفن، ایبوپروفن، یا ناپروکسن سدیم.
داروهای نوروپاتیک: این داروها بر تکانه های عصبی برای کاهش درد تأثیر می گذارند. آنها شامل گاباپنتین، پره گابالین، دولوکستین یا ونلافاکسین هستند.
شل کننده های عضلانی در صورت داشتن اسپاسم عضلانی ممکن است اینها برای بیمار تجویز شود. آرام بخشی و سرگیجه از عوارض جانبی شایع هستند.
داروهای مخدر: به دلیل عوارض جانبی مواد افیونی و احتمال اعتیاد، بسیاری از متخصصان در تجویز آنها برای فتق دیسک تردید دارند. اگر سایر داروها درد بیمار را تسکین ندهند، پزشک شما ممکن است استفاده کوتاه مدت از داروهای مخدر را در نظر بگیرد. ممکن است از کدئین یا ترکیب اکسی کدون-استامینوفن استفاده شود. آرام بخشی، حالت تهوع، گیجی و یبوست از عوارض احتمالی این داروها هستند.
تزریق کورتون: اگر درد با داروهای خوراکی بهبود نیافت، تزریق کورتیکواستروئید توصیه می شود. این دارو را می توان به ناحیه اطراف اعصاب نخاعی تزریق کرد. تصویربرداری از ستون فقرات به هدایت سوزن کمک می کند.
درمان فتق دیسک
فیزیوتراپی: در صورت نبود علائم خطر پزشک ارتوپد فیزیوتراپی را برای کمک به کاهش درد پیشنهاد می کند. فیزیوتراپیست ها می توانند موقعیت ها و تمریناتی را به مریض نشان دهند که برای به حداقل رساندن درد فتق دیسک طراحی شده اند.
عمل جراحی فتق دیسک
تعداد کمی از افراد مبتلا به فتق دیسک نیاز به جراحی دارند. اگر درمان های محافظه کارانه بعد از شش هفته نتواند علائم را بهبود بخشد، جراحی انجام می شود، به خصوص اگر موارد زیر وجود داشته باشد:
- درد کنترل نشده،
- بی حسی،
- ضعف،
- لاغر شدن اندام،
- مشکل در ایستادن یا راه رفتن.
- از دست دادن کنترل مثانه یا روده.
تقریباً در همه موارد، جراحان ترجیح میدهند فقط قسمت بیرون زده دیسک را بردارند و به ندرت، کل دیسک باید حذف شود. در این موارد، لازم میشود بین مهره ها Cage همراه با پیوند استخوان گذاشته شود. در این صورت ماهها طول میکشد، سختافزار فلزی که در ستون فقرات گذاشته می شود، ثبات ستون فقرات را فراهم کند. البته ترجیح نویسنده برای جراحی دیسک کمر روش پیشرفته و کم تهاجمی آندوسکوپیک است.
اطلاعات بیشتر در مورد فتق دیسک
استراحت بیش از حد: استراحت بیش از حد در رختخواب می تواند منجر به سفت شدن مفاصل و عضلات ضعیف شود که می تواند بهبودی بیماری را پیچیده تر کند. در عوض، 30 دقیقه در یک موقعیت راحت استراحت کنید و سپس کمی پیاده روی کنید یا کاری انجام دهید. سعی کنید از فعالیت هایی که درد شما را بدتر می کند اجتناب کنید.
از سرگیری فعالیت به آرامی: اجازه دهید درد شما را در از سرگیری فعالیت هایتان راهنمایی کند. حرکاتی مانند خم شدن به جلو و بلند کردن اجسام را آهسته و کنترل شده انجام دهید.
طب جایگزین در فتق دیسک
کایروپراکتیک: با اینکه ممکن است دستکاری ستون فقرات برای کمردردی که حداقل یک ماه طول کشیده است تا حدی موثر است. ولی درمان کایروپراکتیک گردن می تواند باعث ایجاد نوع خاصی از سکته شده و در کمر باعث بد تر شدن هرنیاسیون شود.
طب سوزنی: اگرچه نتایج معمولاً متوسط هستند، اما به نظر می رسد طب سوزنی درد مزمن کمر و گردن را کاهش می دهد.
ماساژ دادن: این درمان عملی می تواند در افراد با کمردرد مزمن تسکین کوتاه مدتی فراهم کند.
آماده شدن برای قرار ملاقات شما
نوشته:
متخصص ارتوپدی،
فلوشیپ جراحی ستون فقرات و جراحی های کم تهاجمی آندوسکوپیک ستون فقرات،
دوره تکمیلی جراحی زانو، لگن و آرتروپلاستی (تعویض مفاصل) و آرتروسکوپی